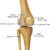
Подготовка места введения и техника
Стерильность при выполнении внутрисуставных инъекций имеет важное значение; тем не менее, методика получения этой стерильности варьируется среди поставщиков, и, по-видимому, нет единого мнения о стандартных методах. Обычно используемые кожные антисептики включают изопропиловый спирт, хлоргексидин и повидон-йод. Некоторые поставщики используют стерильные перчатки, если касаются места инъекции после приготовления, в то время как другие используют технику без прикосновения и используют нестерильные перчатки. Чараламбус и соавторы опросили поставщиков в Соединенном Королевстве относительно их практики внутрисуставных инъекций стероидов в колено и обнаружили, что 57,6% респондентов использовали только тампоны на спиртовой основе, тогда как остальные использовали либо бетадин, либо хлоргексидин для приготовления места для инъекции. Полные антисептические методики, включая использование дезинфицирующих средств, стерильных перчаток и стерильных полотенец для создания стерильного поля и использование другой иглы для снятия лекарства, использовались только 13% респондентов, тогда как никаких перчаток, даже нестерильных, не было — у 53,4% респондентов. Хотя стерильные перчатки не требуются из-за использования стерильной техники без прикосновения, универсальные меры предосторожности при использовании средств индивидуальной защиты включают и рекомендуют использование нестерильных перчаток. Стерильные перчатки могут быть в 50 раз дороже, чем нестерильные перчатки, и их экономическая эффективность не установлена. Несмотря на отсутствие клинических данных о препарате внутрисуставной инъекции в коленный сустав, литература содержит исследования, посвященные венепункции, которые могут быть использованы для руководства. В рандомизированном исследовании 2% -ного алкогольного хлоргексидина по сравнению с 10% -ным водным повидон-йодом для дезинфекции мест венепункции для посевов крови хлоргексидин был лучше при степени заражения посевов крови 3,2% по сравнению с 6,9% с повидон-йодом (P <0,001) . Авторы отмечают, что максимальный антисептический эффект повидон-йода наступает через 1,5-2 минуты, тогда как хлоргексидину для максимального антисептического эффекта требуется всего 30 секунд, поэтому короткое время высыхания антисептика могло повлиять на результаты. Кроме того, хлоргексидин не обязательно является лучшим антисептиком. Недавно Мартинес и др. провели слепое рандомизированное исследование, в котором сравнивали степень загрязнения кровяных культур между 70% изопропилового спирта и 2% хлоргексидином для кожного антисептического воздействия и не обнаружили различий (0,9% против 1,9% соответственно; P = 0,3). Поэтому лучшее дезинфицирующее средство для кожи остается неопределенным. Другим соображением является распространенная практика использования этилхлорида в качестве местного анестезирующего спрея. Этилхлорид является хладагентом, поэтому он охлаждает кожу и уменьшает боль от прокола иглы. Существуют опасения по поводу его использования, потому что это нестерильный спрей, и некоторые поставщики будут повторять дезинфицирующее средство для кожи после его использования.
Полищук и соавторы провели проспективное слепое контролируемое исследование, сравнивающее рост культуры из образцов кожи до приготовления спирта, после приготовления спирта, но до применения этилхлорида и после применения этилхлорида. Не было обнаружено существенных различий между ростом бактерий на образцах, взятых после приготовления кожи после обработки спиртом, но до применения этилхлорида и после применения этилхлорида (3% против 5% соответственно; P = 0,65). Спрей с этилхлоридом непосредственно наносили на пустые чашки Петри и культуральный бульон и сравнивали с контрольными группами без применения спрея. Не было обнаружено существенных различий в росте бактерий (P = 0,80). При наличии выпота поставщики могут рассмотреть возможность аспирации коленного сустава перед инъекцией, чтобы обеспечить дополнительное облегчение боли и улучшить движение в колене. Льюнг и соавторы провели ретроспективное пилотное исследование и обнаружили пользу при аспирации коленного сустава перед инъекцией стероида; однако улучшение, о котором сообщали пациенты, было лучше в группе, получавшей только инъекции. Гаффни и соавторы, наоборот, обнаружили статистически значимое преимущество, сообщаемое пациентом от аспирации с последующей инъекцией стероида, по сравнению с отсутствием аспирации через 1 неделю (92% по сравнению с 61%; P <0,05) в их рандомизированном проспективном плацебоконтролируемом исследовании. Когда аспирация выполняется перед инъекцией стероида, показания для анализа жидкости включают в себя беспокойство о воспалительной природе артрите или кристаллической артропатии. Анализ жидкости также следует проводить, если возникает проблема с септическим артритом, и не следует вводить стероидную инъекцию в этой ситуации. Последующие инъекции До сих пор недостаточно данных для руководства практикующими специалистами относительно частоты и общего количества инъекций. Распространенная рекомендация состоит в том, чтобы в течение года проводилось не более 3-4 инъекций стероидов в коленный сустав, хотя, похоже, это основано на профессиональном мнении и поэтому мнения могут розниться. Безопасное максимальное количество инъекций стероидов в коленный сустав в течение жизни также неизвестны. Длительное повторное использование внутрисуставных инъекций стероидами для симптоматического лечения артроза коленного сустава, как правило, оказалось неэффективным. Для пациентов следует отметить, что срок действия инъекций в коленный сустав зависит от того, как долго лечение дает облегчение без побочных эффектов. Лиу и соавторы провели исследование использования внутрисуставных инъекций у пациентов с остеоартрозом коленного сустава. Они обнаружили, что в течение 9 лет приблизительно 59% пациентов, которые получали инъекцию кортикостероида в коленный сустав, не получали дополнительных инъекций, тогда как приблизительно 18% пациентов переключались на применение инъекций гиалуроновой кислоты. Следовательно, последующие инъекции стероидов происходили только у немногим более 20% пациентов после их первой инъекции кортикостероидов. Авторы обсуждали, как переключение лечения в сравнении с продолжением или прекращением лечения у пациентов с хроническим заболеванием может быть связано с неоптимальной эффективностью, проблемами безопасности или переносимостью лечения. Результаты Инъекции кортикостероидов в коленный сустав для лечения остеоартрита было показано статистически и клинически значимым при снижении боли в краткосрочной перспективе. Однако точная длительность обезболивания продолжает обсуждаться. Хеппер и соавторы провели систематический обзор опубликованных в 2009 году исследований уровня I и обнаружили, что инъекции кортикостероидов для лечения боли, связанной с остеоартритом коленного сустава, показали статистически и клинически значимое облегчение боли через 1 неделю после инъекции. Похоже, что в краткосрочной перспективе было какое-то преимущество, но данные не были статистически значимыми по сравнению с плацебо. Обновление Кохрановского обзора в 2015 году подтвердило этот результат, заключив, что клинические преимущества внутрисуставных инъекций стероидов оставались неясными через 1–6 недель после инъекции из-за низкого качества доказательств. Никаких доказательств клинической пользы не было найдено через 6 месяцев после того, как пациенты получили инъекцию. Исследования по этой теме являются переменными, и существует нехватка высококачественных, мощных, плацебо-контролируемых проспективных рандомизированных исследований; Кокрановский обзор 2015 года оценил качество доказательств как «низкое», которое было определено как отсутствие уверенности в результатах из-за несогласованных исследований, основанных на небольших исследованиях. Индивидуальные параметры пациента и степень тяжести артрита могут влиять на эффективность инъекций. Недавно Матзкин и соавторы изучили группу из 100 пациентов, которым вводили стероиды для лечения остеоартрита коленного сустава, и обнаружили улучшение показателей WOMAC (P <0,001) и визуальной цифровой шкалы (P <0,05) в 3, 6. , Через 12 и 24 недели после инъекции, за исключением оценки по визуальной числовой шкале через 24 недели (P = 0,114), по сравнению с оценками на исходном уровне. Однако пациенты с ожирением имели статистически значимые худшие показатели WOMAC по сравнению с пациентами без ожирения в начале исследования (P = 0,003), через 6 недель после инъекции (P = 0,010) и через 3 месяца после инъекции (P = 0,009), хотя они показали улучшение по сравнению с исходным уровнем. Пациенты с худшим артритом (3 и 4 стадии по Каллгрену-Лоуренсу) имели статистически значимые худшие показатели через 6 недель после инъекции (P = 0,028) и через 3 месяца после инъекции (P = 0,004), хотя они показали улучшение по сравнению с исходным уровнем. Марикар и др. наблюдали за группой из 207 пациентов и характеризовали структурные предикторы клинического ответа на внутрисуставные инъекции стероидов при симптоматическом лечении артроза коленного сустава. Они обнаружили, что 73,4% пациентов ответили на лечение в краткосрочной перспективе 2 недели и 20,1% в долгосрочной перспективе через 6 месяцев после инъекции. Структурные предикторы ответа не были найдены в краткосрочной перспективе, но они были в долгосрочной перспективе. Ухудшение болезни, наблюдаемое на рентгенограммах, включая увеличение общего сужения суставного пространства (P = 0,047) и общий балл по шкале Каллгрена-Лоуренса (P = 0,010), были связаны с отсутствием долгосрочного ответа. Марикар и др. также провели систематический обзор предикторов ответа на инъекции стероидов в коленных суставах и обнаружили повышенную вероятность ответа у пациентов с выпотом, отсутствием синовита, ухудшением исходных симптомов и менее тяжелым заболеванием на рентгенограммах и в исследованиях. те, кто получил инъекцию под контролем УЗИ. Как было упомянуто ранее, одна из главных проблем с повторными инъекциями — хондротоксичность. В литературе имеются смешанные результаты о том, могут ли внутрисуставные инъекции стероидов влиять на естественный анамнез остеоартрита коленного сустава, ускоряя потерю хряща. В 2017 году МакАлиндон и соавторы опубликовали рандомизированное плацебо-контролируемое двойное слепое исследование 140 пациентов, которым вводили инъекцию стероидов или физиологический раствор каждые 3 месяца в течение 2 лет и показали повышенную потерю объема коленного хряща, оцененную с помощью МРТ, и боль за 2-летний период наблюдения у пациентов, получавших инъекции стероидов, по сравнению с теми, кто получал плацебо. Потеря хряща, измеренная с помощью МРТ в этом исследовании, имеет неизвестные клинические последствия, особенно у пациентов с прогрессирующим предшествующим повреждением хряща. Расчетная потеря хряща, соответствующая используемому индексу МРТ, составила 0,46 мм, а значение для минимально клинически значимого различия еще не было установлено. Исследование МакАлиндона и соавторов может быть противопоставлено рандомизированному двойному слепому плацебо-контролируемому исследованию Рэйнальда и соавторов, в котором коленные суставы при остеоартрите инъецировали стероидами каждые 3 месяца в течение 2 лет и сужение суставного пространства измеряли на рентгенограммах. В течение 1-летнего и 2-летнего периодов наблюдения не было обнаружено существенных различий в потерях суставов с течением времени, как видно на рентгенограммах. В течение 2-летнего периода наблюдения не было обнаружено существенных различий в уменьшении боли, но при использовании области под анализом кривой для описания изменений в результатах на протяжении всего курса исследования статистически значимо улучшился показатель боли (P = 0,0047) и улучшение показателей жесткости (P = 0,0511) были замечены среди тех, кто получил инъекции стероидов. Внутрисуставные инъекции редко бывают эффективными в качестве долгосрочной стратегии лечения артроза коленного сустава. У пациентам, которым проведены последующие инъекции, часто наблюдается менее выраженное облегчение боли или снижение продолжительности эффективности. Хирш и соавторы обнаружили, что пациенты, которые ранее получали внутрисуставные инъекции стероидов, с меньшей вероятностью ответили через 9 недель, что им лучше (P = 0,021), но не через 3 недели (P = 0,314) после инъекции, чем пациенты, которым была проведена первая инъекция. Исследование, проведенное Рэйнальдом и соавторами, также показало это, так как 2-летние результаты оценки боли статистически не различались у тех, кто получал плацебо по сравнению со стероидом; однако, если проанализировать площадь под кривой, общие показатели боли в течение 2 лет были статистически ниже у тех, кто получил инъекцию стероида (P = 0,0047). Связь между разумом и телом и эффект плацебо также могут играть важную роль в лечении хронических болезненных состояний. Мета-анализ перорального и внутрисуставного лечения остеоартрита коленного сустава проанализировал 137 исследований с 33 243 пациентами, которые обнаружили, что внутрисуставное плацебо имело статистически значительно лучшее обезболивание, чем пероральное плацебо (величина эффекта 0,29 [доверительный интервал 95%, 0,04-0,54). ]) и что ни одно из пероральных нестероидных противовоспалительных препаратов не было значительно лучше, чем внутрисуставное плацебо.
Неблагоприятные эффекты и осложнения
Внутрисуставные инъекции кортикостероидов в коленный сустав считаются относительно безопасной процедурой. В Кокрановском обзоре инъекции стероидов в колено вызывают столько же побочных эффектов, сколько плацебо (13% и 15% соответственно). Противопоказания (Таблица 2) включают аллергию на вводимый препарат и наличие активной инфекции суставов. Внутрисуставную инъекцию коленного сустава следует выполнять с повышенной осторожностью при коагулопатиях или инфекциях, связанных с коленным суставом или при артропластике коленного сустава. Местные побочные эффекты (Таблица 3) включают изменения пигментации кожи в месте инъекции, атрофию жира или кожи и остаточную боль в месте инъекции. Также может произойти прямое повреждение хряща иглой, особенно при использовании места инъекции средней или боковой части коленной чашечки. Внутрисуставные инъекции кортикостероидов могут вызывать аналогичные системные эффекты (таблица 3), что и стероиды, вводимые перорально или внутривенно, но они, как правило, менее тяжелые. Возможные системные эффекты включают покраснение лица, супрессию гипоталамогипофизарно-надпочечниковой системы и усиление синтеза глюкозы в печени, что приводит к повышению уровня глюкозы в крови. Повышенный уровень глюкозы, как правило, в наибольшей степени относится к пациентам с диабетом, и им следует знать, что их уровень глюкозы в крови может быть повышен после инъекции стероидов. Другие возможные побочные эффекты включают стероидную миопатию и остеонекроз. Насколько нам известно, в литературе не было сообщений об этих эффектах, связанных с внутрисуставной инъекцией стероида. Наиболее опасным осложнением, связанным с инъекциями кортикостероидов в коленный сустав, является септический артрит. Сообщается, что заболеваемость колеблется от 1 на 3 000 до 1 на 50 000. Ксю и соавторы провели ретроспективное сопоставимое исследование случай-контроль 50 инфекций коленных суставов после внутрисуставных инъекций по сравнению с 250 контрольными. Установлено, что значительными факторами риска развития септического артрита коленного сустава, связанного с внутрисуставной инъекцией, являются индекс массы тела пациента более 25 кг / м2 (отношение шансов 2,3; 95% доверительный интервал от 1,1 до 4,7), назначение врачом общей практики инъекций по сравнению с ортопедическими хирургами или ревматологами (отношение шансов 5,23; 95% доверительный интервал от 2,00 до 13,67) и пациенты с ревматоидным артритом (отношение шансов 2,61; 95% доверительный интервал от 1,20 до 5,68). Инъекции кортикостероидов были значительным фактором риска по сравнению с инъекциями гиалуроновой кислоты (отношение шансов 3,21; доверительный интервал 95%, 1,63- 6,31). Многие пациенты, получающие инъекции кортикостероидов для лечения остеоартрита коленного сустава, часто в конечном итоге переходят на полную замену коленного сустава (TKA). Ряд недавних исследований был опубликован на риск инфекции, связанной с инъекциями стероидов до TKA. В 2016 году Амин и соавторы ретроспективно изучили 1 628 пациентов в течение 7-летнего периода, которые либо получали, либо не получали внутрисуставную инъекцию до того, как перенесли TKA, и не обнаружили никакой корреляции с пациентами, у которых была назначена артропластика коленного сустава и было получено инъекция кортикостероида перед операцией (относительный риск введения стероида по сравнению с контролем 0,9389; P = 0,9146). Тем не менее, сроки инъекций могут повлиять на риск перипротезной инфекции сустава при ТКА. Канциен и соавторы выполнили большое исследование базы данных и не обнаружили существенных различий в ТКА-инфекции у пациентов, которые получили инъекцию коленного сустава более чем за 3 месяца до операции. Тем не менее, пациенты, перенесшие ТКА в течение 3 месяцев после инъекции коленного сустава, имели значительно более высокую частоту инфицирования через 3 месяца (2,6%; отношение шансов 2,0; доверительный интервал от 1,6 до 2,5; P <0,0001) и 6 месяцев (3,41% отношение шансов 1,5; доверительный интервал от 1,2 до 1,8; P <0,0001) после ТКА. Таким образом, пациенты могут выиграть, подождав не менее 3 месяцев после инъекции коленного, чтобы пройти ТКА.
Заключение
Внутрисуставные инъекции стероидов являются относительно безопасным методом кратковременного симптоматического лечения артроза коленного сустава. Их не следует назначать по расписанию, а использовать только в тех случаях, когда у пациентов имеются выраженные симптомы. Их следует прекратить, если предыдущие инъекции не обеспечили существенного облегчения. Недавние исследования показывают, что потеря хряща может происходить у тех, кто получает многократные последующие инъекции, хотя клинические эффекты не известны и могут не иметь отношения к пациентам, у которых уже есть выраженный артроз. Врачи и пациенты должны знать о рисках и возможных осложнениях лечения.