Лечение
Лечение подростковой дисплазии тазобедренного сустава сфокусировано на предотвращении или отсрочке развития остеоартрита, одновременно с сохранением сустава в течение как можно более долгого времени.
Нехирургическое лечение
Врач может рекомендовать нехирургическое лечение, если степень выраженности дисплазии средняя и нет повреждения кольца и суставного хряща. Также такой вид лечения может быть подготовительным перед хирургической операцией.
Наиболее часто используемые методы нехирургического лечения:
Наблюдение. Если симптомы выражены минимально и степень дисплазии умеренная, врач может рекомендовать просто наблюдать за состоянием и следить, чтобы оно не стало хуже. Следует посещать врача раз в 6-12 месяцев, чтобы доктор мог оценить, есть ли у патологии прогресс и нужно ли назначать лечение.
Изменение образа жизни. Врач также может рекомендовать избегать движений, вызывающих появление боли и дискомфорта. Если пациент страдает лишним весом, снижение массы тела также может стать одним из назначений врача.
Лечебная гимнастика. Специальные упражнения могут увеличить объем движений в суставе и укрепить мышцы, поддерживающие сустав. Это также снизит прямую нагрузку на хрящ и фиброзное кольцо.
Медикаментозное лечение. Нестероидные противовоспалительные препараты (НПВП): Ибупрофен, Напроксен и т.д. могут облегчить боль и уменьшить отек в пораженном суставе. В дополнение, кортикостероиды в качестве противовоспалительных средств могут быть введены непосредственно в сустав. Хотя инъекция кортикостероидов может помочь снизить боль и воспаление, эти эффекты временные.
Хирургическое лечение
Доктор может назначить операцию, если пациент испытывает боль и есть небольшие повреждения суставного хряща. Хирургическая операция, наиболее часто применимая в подобных случаях, это остеотомия. «Остеотомия» дословно обозначает «разрез кости». Во время остеотомии доктор придает кости новую форму и переориентирует ацетабулярную впадину и/или головку бедренной кости, чтобы обе суставные поверхности приняли более анатомическое положение относительно друг друга.
Существуют разные виды остеотомий, показанных для лечения такого вида дисплазии. Выбор процедуры, которую порекомендует вам врач, зависит от ряда факторов:
- Возраст ребенка
- Степень выраженности дисплазии
- Степень повреждения фиброзного кольца
- Наличие или отсутствие остеоартрита
- Количество лет, во время которых ребенок еще продолжит расти
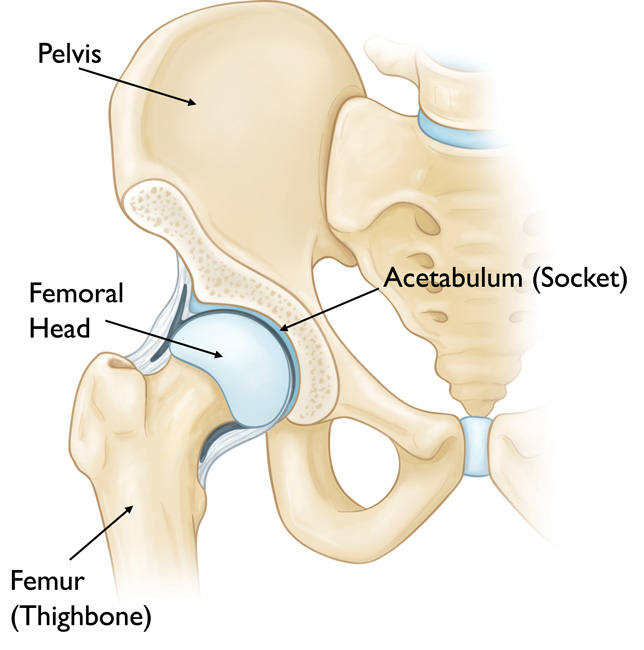
Периацетабулярная остеотомия (ПАО). В настоящее время этот вид остеотомий обычно используется для лечения подростковой дисплазии. «Периацетабулярная» обозначает «вокруг ацетабулярной впадины».
Во время периацетабулярной остеотомии выполняются 4 разреза в тазовой кости. При помощи специального инструмента костный фрагмент отводится в сторону для обеспечения доступа к ацетабулярной впадине.
В большинстве случаев операция занимает 2-3 часа. Во время операции хирург выполняет 4 разреза в тазовой кости вокруг тазобедренного сустава для освобождения доступа к ацетабулярной впадине. Хирург поворачивает ацетабулярную впадину, устанавливая ее в нормальное анатомическое положение по отношению к головке бедренной кости. Для ориентирования направления разрезов выполняется рентгенологическое исследование, повторяемое после репозиции впадины для того, чтобы убедиться в правильности ее нового положения. После того, как кости репозиционированы, вводятся небольшие винты для их закрепления в требуемом положении.
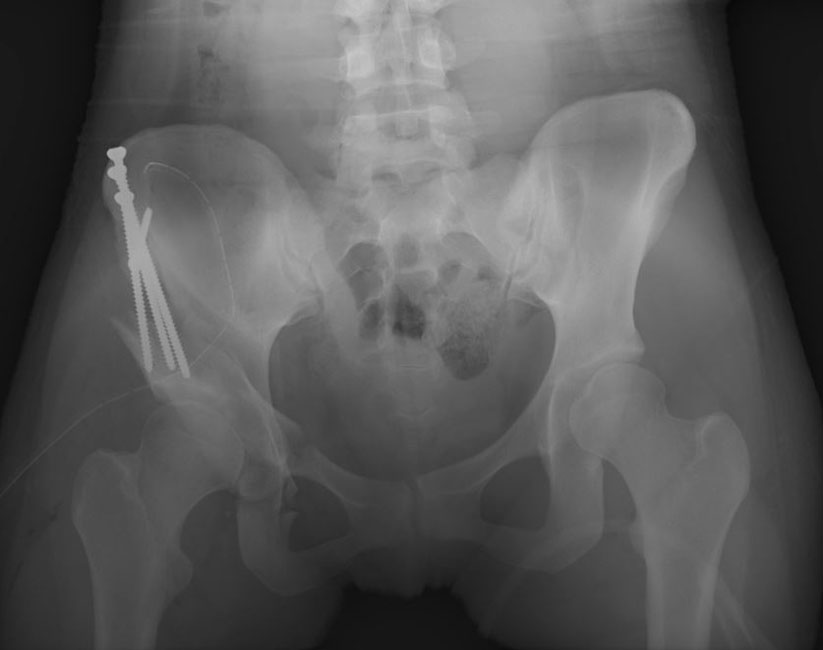
На этом снимке видна ацетабулярная впадина, которая была репозиционирована во время операции с последующей установкой фиксирующих винтов.
Артроскопия. Наряду с ПАО, хирург может назначить артроскопическую операцию для восстановления целостности фиброзного кольца. Во время артроскопической процедуры хирург вводит небольшую камеру, называемую артроскопом, в полость сустава. Камера передает видео-изображение на монитор, и врач, ориентируясь на это изображение, выполняет операцию при помощи миниатюрных хирургических инструментов. Артроскопические процедуры могут включать в себя:
- Ре-фиксация (подшивание) фиброзного кольца.Во время этой процедуры хирург удаляет обрывки поврежденной ткани вокруг ацетабулярной впадины и пришивает отсоединенные ткани фиброзного кольца обратно.
- Дебридмент (удаление поврежденных тканей).В отдельных случаях обычное удаление обрывков поврежденных тканей может привести к облегчению боли.
Осложнения
Как и всякая другая хирургическая процедура, ПАО имеет свои риски. Лечащий врач обсудит каждый из них с вами и предпримет меры во избежание появления осложнений.
Хотя степень риск низка, наиболее распространенными осложнениями являются:
- Инфекции
- Тромбозы
- Повреждения кровеносных сосудов и нервов
- Постоянная боль в суставе
- Незаживление кости
Восстановление
Пациент обычно проводит в клинике от 2 до 4 дней после операции. В это время он будет находиться под наблюдением и при необходимости будет обеспечен болеутоляющими средствами.
В большинстве случаев, полная нагрузка на прооперированную ногу не разрешается в течение периода от 6 недель до 3 месяцев, до тех пор, пока кости не срастутся в новом для них положении. В течение этого времени пациенту придется пользоваться костылями.
Примерно через 6 недель после операции назначается осмотр врача. Проводится рентгенологическое обследование, которое позволяет врачу оценить степень заживления тканей. После этого врач даст рекомендации по поводу величины допустимой нагрузки на ногу и показанной в данном случае физиотерапии. Физиотерапевт объяснит пациенту, какие упражнения помогут ему сохранить объем движений и восстановить мышечную силу и гибкость в суставе.
Исход и прогноз
Периацетабулярная остотомия обычно успешно облегчает боль и откладывает необходимость эндопротезирования тазобедренного сустава. Потребуется ли замена сустава в будущем или нет, зависит от ряда факторов, включая степень развития остеоартрита на момент выполнения ПАО.
Дисплазия тазобедренного сустава у подростков. Часть 1.